Par le Dr Aure-Eline Grillot, Service Ophtalmo, CHV Frégis
Un lapin nain entier de 4 ans est présenté pour modification d’aspect de l’oeil droit évoluant depuis plusieurs jours. Un traitement antibiotique par voie locale (Ciloxan) et un traitement anti-inflammatoire et antibiotique par voie orale ont été initiés (Metacam, Baytril). Aucune amélioration n’a été observée. L’animal vit en cage avec accès régulier à un parc à lapin dans lequel est disposé du foin. Un chat est présent dans l’environnement de l’animal.
L’examen clinique général ne révèle pas d’anomalie. Un blépharospasme modéré est présent. L’animal présente une dyscorie et une déformation de la surface de l’œil.
L’admission au déchocage permet d’établir le bilan initial des lésions et de stabiliser le plus rapidement possible le patient avec, si besoin, une prise en charge spécifique. Ainsi l’équipe de réanimation et soins-intensifs est en mesure de réaliser des échographies ciblées d’urgence, des gestes écho-guidés, la mise en place de pacemaker transcutané ou de défibrillation, l’assistance respiratoire, mettre en place un protocole de transfusion, réanimation liquidienne ou vasopresseur. C’est la même équipe médicale qui gère cette prise en charge initiale et l’hospitalisation du patient en réanimation, afin de maintenir une parfaite continuité des soins durant cette phase critique.
La zone de déchocage est organisée de façon à ce que tout le matériel nécessaire soit facile d’accès, directement à disposition et prêt à l’emploi. En effet, lors d’urgences vitales, la rapidité d’action est un déterminant majeur dans la survie. Ainsi, l’organisation de la zone de déchocage doit être standardisée et systématisée afin que chaque intervenant puisse retrouver facilement et rapidement le matériel nécessaire.

1/ Quel est votre diagnostic ?
A l’examen ophtalmologique, un blépharospasme modéré est présent. Une déformation de la surface de la cornée dans le quadrant nasal est visible. Celle-ci est caractérisée par un volet cornéen (plus aisément identifiable et mobilisable sous anesthésie locale à l’aide d’un coton-tige ou une microsponge) et une déformation brune en relief. Il s’agit d’un site de perforation de la cornée. La déformation brune en relief correspond à un staphylome de l’iris. Celui-ci s’est engagé dans la brèche cornéenne sous l’effet de l’hypotonie brutale. Ainsi, l’engagement de l’iris et la formation de fibrine à la périphérie de celui-ci ont permis l’étanchéification de la cornée. La traction de l’iris vers la plaie est à l’origine de la dyscorie observée. Des signes modérés d’uvéite antérieure sont présents : le globe oculaire est hypotone, un effet Tyndall modéré est identifié (intensité 1/4 sur l’échelle de Kimura). En dehors de la zone de perforation, la chambre antérieure ne présente pas de collapsus.
Les lésions décrites sont avant tout compatibles avec une plaie de lacération transfixiante de la cornée, telle qu’une griffure de chat.
Chez le lapin, les yeux sont placés très latéralement et l’orbite est peu profonde. Cela permet au lapin d’avoir un large champ de vision. Cette position très exposée de l’œil rend celui-ci vulnérable en cas de traumatisme (choc, griffure, exposition à du foin ou à de la paille dans l’environnement).
2/ Quel est le pronostic ?
En cas de perforation du globe oculaire, des complications à court, moyen ou long terme peuvent survenir. A court terme, des germes peuvent avoir été inoculés dans la chambre antérieure de l’œil entrainant une endophtalmie voire une panophtalmie dans les premières heures à quelques jours suivant la perforation. En fonction de la profondeur de la lésion, le cristallin peut être atteint. La rupture de la capsule antérieure du cristallin peut induire une uvéite phacoclastique d’intensité majeure secondaire à l’exposition soudaine des protéines cristalliniennes (Davidson et al. 1991). Ce type d’uvéite est susceptible d’entrainer des séquelles et complications à court ou à moyen terme (synéchies, séclusion pupillaire, glaucome et décollement de rétine). En cas de perforation de la capsule antérieure, des germes peuvent avoir été inoculés à l’intérieur du cristallin (phénomène d’implantation septique du cristallin) (Bell 2013) et rester à l’état quiescent pendant plusieurs semaines à plusieurs mois.
Afin d’évaluer l’atteinte des structures internes de l’œil et en particulier le cristallin, il est nécessaire de dilater la pupille. Cependant, cette technique n’est pas toujours satisfaisante chez les lagomorphes sachant que 30 à 50% des individus possèdent des atropinases à l’origine d’un myosis réfractaire au traitement. En cas de perte de transparence des milieux oculaires (lésions cornéennes, hypopion ou hyphéma dans la chambre antérieure de l’œil, myosis réfractaire entre autres), le recours à une échographie de l’œil peut permettre de compléter l’examen du cristallin et du segment postérieur de l’œil. Enfin, la persistance sur l’œil atteint d’un réflexe de clignement à l’éclair lumineux ou d’un réflexe photomoteur indirect (contraction de la pupille de l’œil adelphe en éclairant l’œil atteint) permet un bilan approximatif mais généralement fiable sur l’intégrité du segment postérieur.
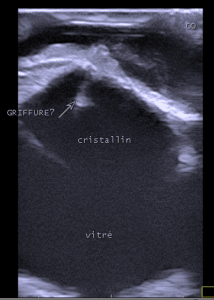
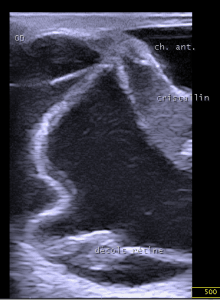
- Perforation du globe oculaire. Trajet échogène dans le cristallin compatible avec le trajet d’une griffe de chat.
- Traumatisme contondant et perforant du globe oculaire droit. Remaniement majeur de l’architecture du globe oculaire, image compatible avec un décollement de rétine.
Dans le cas présent, les milieux oculaires étaient transparents et la pupille a pu être dilatée par l’instillation d’atropine. Aucune atteinte cristallinienne n’a été identifiée.
3/ Quelle prise en charge proposeriez vous ?
Pour prévenir les complications présentées précédemment, des traitements anti-inflammatoire (stéroïdien) et antibiotique par voie générale sont préconisés. De plus l’instillation d’atropine est indispensable pour : l’obtention d’une mydriase afin de faciliter l’examen du cristallin (immédiatement ou à court terme) ; l’effet cycloplégique sur le spasme du muscle ciliaire et donc un effet antalgique ; limiter le risque de survenue de synéchies postérieures et de séclusion pupillaire (placer la pupille en mydriase minimise la surface de contact entre l’iris et le cristallin).
Il est nécessaire de prendre en charge la perforation rapidement afin de réétanchéifier de manière satisfaisante le globe oculaire. En cas de perforation ponctiforme de la cornée, la plaie ne doit pas être nécessairement suturée. En cas de staphylome irien comme dans le cas présenté ou lorsque la plaie mesure plusieurs millimètres de longueur, une intervention chirurgicale est nécessaire. Dans le cas présent, celle-ci était trop étendue et la cornée a du être suturée. La décision d’amputer l’iris prolabé ou de le replacer dans la chambre antérieure de l’œil dépend du temps et de la taille d’exposition du morceau d’iris exposé. Dans le cas présent, la perforation était récente et l’iris prolabé a été remis en place dans la chambre antérieure. Les berges de la plaie ont été parées puis suturées bord à bord. L’oeil est non inflammatoire et visuel lors du contrôle post-opératoire à 3 mois.
Un suivi au bout de 48h doit être réalisé afin de contrôler la présence de signes d’endophtalmie ou d’aggravation des lésions d’uvéite. En cas d’atteinte du cristallin, le recours à une extraction extracapsulaire par phacoémulsification peut être nécessaire pour prévenir les complications préalablement citées (Paulsen 2012).
Une prise en charge complète et la plus rapide possible des perforations oculaires permet de minorer les complications inflammatoires ou infectieuses et les séquelles pouvant en découler et donc d’améliorer le pronostic associé. En cas d’atteinte majeure des structures intra-oculaires et en particulier du segment postérieur de l’œil (en cas de décollement de rétine par exemple), le recours à une énucléation peut être indiqué pour le confort de l’animal.